Komplikationen beim Lymphödem
Übersicht:
Beim Lymhödem kann es zu diversen Komplikationene kommen. Finden Sie hier Informationen zu den häufigsten:
Wundrose (Erysipel)
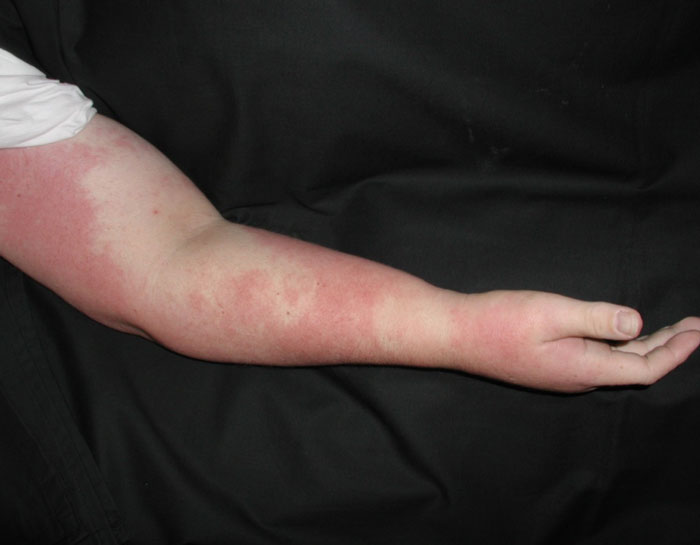
Der Name „Wundrose“ wurde abgeleitet von der Beobachtung, dass der durch Bakterien, meist Streptokokken, hervorgerufenen Entzündung (Rose) eine Verletzung (Wunde) vorausging. Die Wundrose ist die häufigste Komplikation bei Lymphödemen. Eintrittspforte für die Krankheitserreger sind oft kleinste, nicht beachtete, manchmal auch nicht zu findende Verletzungen wie z.B. Nadelstiche oder kleinste Schnittverletzungen im Bereich der Finger und der Hand. Nur Verletzungen an der Ödemextremität sind gefährlich. Bei Verletzungen außerhalb der Lymphstauung besteht keine erhöhte Erysipelgefahr. Aber auch ohne Verletzungen können Erysipele auftreten. Überraschend selten sind sie bei großen Wunden.
Der Verlauf einer Wundrose kann typisch, leicht oder schwer sein. Schwere Verläufe müssen in der Regel im Krankenhaus behandelt werden.
Der typische Verlauf einer Wundrose beginnt aus völligem Wohlbefinden mit Schüttelfrost, hohem Fieber, evtl. Übelkeit und Erbrechen. Innerhalb von Minuten bis wenigen Stunden breitet sich eine flächige Rötung mit Überwärmung, Schwellung und brennenden Schmerzen aus.
Die Entzündung endet dort, wo der Lymphabfluss wieder normal funktioniert. Schwere Erysipelinfektionen, die mit hohem Fieber und Bewusstseinstrübung einhergehen, müssen im Krankenhaus behandelt werden.
Im Gegensatz dazu gibt es einen abgeschwächten Verlauf, bei dem sich unter leichter Fieberreaktion, eventuell auch ohne Fieber, eine kleinflächige lokal begrenzte Rötung ohne weitere Beschwerden zeigt. Der atypische Verlauf zeigt nur vereinzelte kleine rote Flecken, die ohne Beschwerden nach 1-2 Tagen wieder verschwinden. Bei diesem Verlauf ist die häufigste Fehldiagnose Hautallergie. Wundrosen an den Beinen werden häufig mit Venenentzündungen oder Thrombosen verwechselt. Weitere Fehldiagnosen sind Rotlauf, Insektenstiche, Hautekzem, Gichtanfall, rheumatische Gelenkentzündungen, oder Lymphgefäßentzündung (sog. Blutvergiftung).
Die wichtigste Behandlungsmaßnahme ist die Antibiotikagabe. Penicillin ist das Mittel der ersten Wahl und kann immer wieder gegeben werden, weil sich keine Resistenzen entwickeln. Einziger Grund es nicht zu geben, ist die Penicillinallergie. Dann muss auf Erythromycin, Cefalosporin oder andere wirksame Antibiotika ausgewichen werden.
Eventuell ist die Behandlung zu ergänzen mit fiebersenkenden und schmerzstillenden Medikamenten.
Zur Beschwerdelinderung der Entzündung sollte die Extremität mit kühlenden Auflagen behandelt werden (in der Regel sollen Kühlgels zur Anwendung kommen).
Bei Fieber ist in jedem Falle Bettruhe einzuhalten. Die betroffene Extremität sollte immer hochgelagert werden.
Eine manuelle Lymphdrainagebehandlung darf bei einer Wundrose nicht durchgeführt werden, weil sonst die Verbreitung der Bakterien im Körper beschleunigt wird. Sie kann grundsätzlich wieder aufgenommen werden, sobald der Patient einige Tage fieberfrei ist, auch wenn er noch Antibiotika einnimmt. In den Leitlinien zum Lymphödem ist festgehalten, dass die manuelkle Lymphdrainage wieder aufgenommen werden kann, wenn die Antibiotikatherapie als wirksam eingeschätzt wird.
Leider führen die Unerfahrenheit und die Ängstlichkeit des Patienten wie auch des behandelnden Arztes oft dazu, dass die manuelle Lymphdrainage nach Besserung des Krankheitsbildes viel zu spät wieder aufgenommen wird.
Die Lymphdrainage hilft, den Entzündungsprozess schneller zu beenden und somit werden die Patienten wieder schneller beschwerdefrei. Natürlich darf der Therapeut nicht an der Extremität arbeiten, wenn dort die Haut noch gerötet, überwärmt und schmerzhaft ist. Er kann aber problemlos die Behandlung im Lymphabflussgebiet durchführen und mit dem Rückgang der Entzündung mehr und mehr am kranken Arm arbeiten, was der Patient als sehr angenehm empfinden wird.
In einigen wenigen Fällen bleibt eine Rötung der Haut bestehen (Erythem). Ursache ist eine Schädigung der Regulation der Hautdurchblutung durch die Toxine der Streptokokken.
Wegen möglicher Komplikationen an Herz, Nieren und Gelenken muss der Prophylaxe von Wundroseneine große Bedeutung beigemessen werden. Am häufigsten sind Bagatellverletzungen Eintrittspforten für Streptokokken, z.B. Verletzungen an Fingern und Zehen bei der Nagelpflege, Hauteinrisse bei Fußpilzerkrankungen oder Hautekzemen. Die Vermeidung solcher Verletzungen bzw. intensive Behandlung der genannten Erkrankungen ist die erste vorbeugende Maßnahme. Ist eine Verletzung nicht vermeidbar, sind die Wunden bis zu ihrer Abheilung sorgfältig zu desinfizieren. Zur Desinfektion stehen zahlreiche Wunddesinfektionsmittel zur Verfügung, die in der Apotheke erhältlich sind.
Treten in einem Jahr mehrere Wundrosen auf, sollte eine medikamentöse Langzeitprophylaxe eingeleitet werden. Die Entscheidung muss der behandelnde Arzt treffen. Geeignet für die Prophylaxe sind zwei bis vier wöchentliche intramuskuläre Injektionen eines Depot-Penicillins (z. B. Tardocillin) oder die tägliche Einnahme eines Antibiotikums in Tablettenform.
Die Bakterien dringen nicht nur durch Wunden von außen ein. Ein Eiterherd im Körper, z.B. eine eitrige Mandelentzündung, kann die Bakterien über das Blut streuen und diese können dann am Lymphödem eine Wundrose auslösen. Bei vielen Patienten findet man keine Verletzung. Wir konnten beobachten, dass starke psychische Belastungen, Kummer und Stress der Erkrankung vorausgingen. Es können auch gesunde Menschen an einer Wundrose erkranken, aber wesentlich seltener als Lymphödempatienten.
Wir empfehlen allen Patienten, die bereits eine Erysipelinfektion hatten, sich das Antibiotikum zu Hause in Reserve zurückzulegen, um bei erneuter Erysipelinfektion sofort eine Behandlung einleiten zu können. Dadurch können schwere Verläufe verhindert werden. Oft beginnt die Erkrankung nachts oder an Wochenenden und die Patienten scheuen sich (oder haben keine Möglichkeiten), einen Arzt zu rufen. Der verzögerte Behandlungsbeginn mit Antibiotika kann dann fatale Folgen haben.
Ganz wichtig sind eigene Antibiotika, wenn Sie verreisen und besonders, wenn Sie ins Ausland fahren. Hier kommen noch sprachliche Barrieren hinzu, die einen Behandlungsbeginn zusätzlich verzögern können.
Die wichtigste Erysipelprophylaxe ist eine regelmäßige Ödembehandlung mit manueller Lymphdrainage und Kompressionsbestrumpfung. Wir konnten feststellen, dass das Erysipelrisiko mit der Abnahme der Ödemstärke sinkt. Je stärker das Lymphödem, um so größer ist das Erysipelrisiko.
Nicht jeder, der ein Lymphödem hat, bekommt diese Erysipelkomplikation. Die Betroffenen selbst können sehr viel dazu tun, indem Sie regelmäßig das Lymphödem behandeln lassen, konsequent ihre Bestrumpfung tragen und die Verhaltensregeln beachten. Wer einmal ein Erysipel hatte ist gefährdet, erneut Erysipelinfektionen zu bekommen und sollte besonders Verletzungen und Überlastungen der Ödemextremität vermeiden. Antibiotika zur sofortigen Einnahme sollten bereitliegen.
Lymphzysten und Lymphfisteln
Lymphzysten sind unter starkem Druck stehende und dadurch erweiterte kleine Lymphgefäße, die durch Gewebsspalten an die Hautoberfläche treten und dort als vereinzelte oder auch in Gruppen auftretende Bläschen erscheinen.
Wenn sich diese öffnen, was spontan oder schon durch leichte mechanische Reizung passieren kann, werden sie als Lymphfisteln bezeichnet. Dabei entleert sich Lymphe als klare Flüssigkeit, die bei sehr starkem Gefäßdruck kontinuierlich über Stunden und Tage weiterfließen kann (Lymphorrhoe).
Zur Bildung von Lymphzysten kommt es bei Beinlymphödemen bevorzugt im Bereich der Zehen und Zehenansätze, der Unterschenkelvorderseite, der Leisten, des äußeren Genitale (bei Männern besonders Scrotum, bei Frauen große Labien) sowie bei Armlymphödemen im Bereich der Achsel und gelegentlich am Unterarm.
Bei der Behandlung von Lymphzysten gilt es zunächst, den Druck im Lymphgefäßnetz der Haut zu reduzieren. Das wird in erster Linie durch eine Ödemreduktion erreicht.
Eine weitere Behandlungsmöglichkeit besteht in der elektro- oder laserchirurgischen Abtragung von Lymphzysten. Über entsprechende Möglichkeiten und Erfahrungen verfügen z.B. große Hautkliniken oder chirurgische Kliniken. An den kleinen und großen Labien, am Scrotum und am Penis kann eine operative Entfernung des Gewebes durch einen erfahrenen Chirurgen die sehr belastende Lymphorrhoe beenden.
Lymphfisteln müssen in jedem Fall intensiv desinfiziert werden, um eine Sekundärinfektion, und hier insbesondere eine Erysipelinfektion, zu verhindern. Anschließend ist, wenn möglich, ein fester Druckverband anzulegen, um einen Verschluss der Fistel zu erzielen.
Gutartige Hauttumore (Papillomatosis lymphostatica)
Beim Lymphödem kann durch den starken Gewebedruck die Haut angeregt werden, gutartige Hauttumore zu bilden (Papillome). In der Regel bilden sich diese Papillome nicht einzeln sondern in Gruppen, was wir dann als Papillomatose bezeichnen. Typischerweise findet man sie an den Zehen, besonders am 2. Zeh, an den Unterschenkelvorderseiten, seltener im Genitalbereich und ganz selten am Arm. Durch Druckminderung infolge manueller Lymphdrainage und Kompressionstherapie können sie zur Rückbildung gebracht werden. Große Papillome, die stören oder Beschwerden verursachen, müssen operativ entfernt werden.
Pilzerkrankungen
Pilzerkrankungen finden sich meistens zwischen den Zehen aufgrund eines feuchten Milieus, welches beste Voraussetzungen für die Besiedlung mit Pilzsporen bietet. Die Pilzerkrankung führt zu Hauteinrissen, die wiederum Eintrittspforte für Streptokokken sein können. So kann es gehäuft zu Wundrosen kommen. Eine konsequente Fußpilzbehandlung ist deshalb eine wichtige prophylaktische Maßnahme.
